“Bet hedging” explains the efficacy of many combination cancer therapies / "Scommessa di copertura" spiega l'efficacia di molte terapie antitumorali combinate
“Bet hedging” explains the efficacy of many combination cancer therapies / "Scommessa di copertura" spiega l'efficacia di molte terapie antitumorali combinate
Segnalato dal Dott. Giuseppe Cotellessa / Reported by Dr. Giuseppe Cotellessa
“Many patients are likely responding to only one of the drugs, and the other may be doing little to nothing but generating toxic side effects” - Adam Palmer.
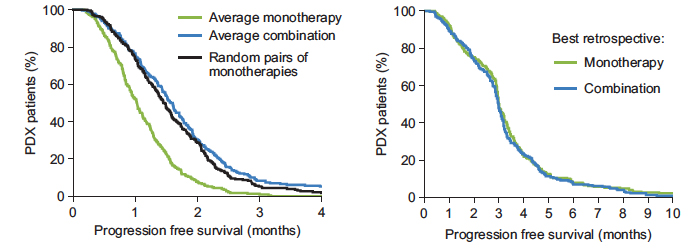 Data from experiments on human tumors in animal models revealed that the average benefit of combination therapy is similar to randomly selected pairs of single therapies (left) and that the best combinations are statistically indistinguishable from the best single therapies (right). Image: Palmer and Sorger (2017). / I dati degli esperimenti su tumori umani in modelli animali hanno rivelato che il beneficio medio della terapia di combinazione è simile a coppie selezionate singolarmente di terapie singole (a sinistra) e che le combinazioni migliori sono statisticamente indistinguibili dalle migliori terapie singole (a destra). Immagine: Palmer and Sorger (2017). I dati ricavati da esperimenti su tumori umani in modelli animali hanno rivelato che il beneficio medio della terapia combinata è simile a coppie selezionate singolarmente di terapie singole (a sinistra) e che le combinazioni migliori sono statisticamente indistinguibili dal miglior singolo terapie (a destra). Immagine: Palmer and Sorger (2017).
Data from experiments on human tumors in animal models revealed that the average benefit of combination therapy is similar to randomly selected pairs of single therapies (left) and that the best combinations are statistically indistinguishable from the best single therapies (right). Image: Palmer and Sorger (2017). / I dati degli esperimenti su tumori umani in modelli animali hanno rivelato che il beneficio medio della terapia di combinazione è simile a coppie selezionate singolarmente di terapie singole (a sinistra) e che le combinazioni migliori sono statisticamente indistinguibili dalle migliori terapie singole (a destra). Immagine: Palmer and Sorger (2017). I dati ricavati da esperimenti su tumori umani in modelli animali hanno rivelato che il beneficio medio della terapia combinata è simile a coppie selezionate singolarmente di terapie singole (a sinistra) e che le combinazioni migliori sono statisticamente indistinguibili dal miglior singolo terapie (a destra). Immagine: Palmer and Sorger (2017).
"Molti pazienti rispondono probabilmente a uno solo dei farmaci, e l'altro potrebbe fare poco o nulla ma generare effetti collaterali tossici" - Adam Palmer.
L'efficacia di molte combinazioni di farmaci antitumorali approvate dalla FDA non è dovuta a interazioni sinergiche tra farmaci, ma piuttosto a una forma di "copertura delle scommesse", secondo un nuovo studio pubblicato dai ricercatori della Harvard Medical School a Cell il 14 dicembre.
Rianalizzando i dati di 15 studi clinici, i ricercatori dimostrano che l'azione indipendente, in cui i farmaci non migliorano l'efficacia reciproca, può spiegare con precisione i guadagni di sopravvivenza per la maggior parte delle terapie contro il cancro rispetto ai trattamenti con farmaci singoli.
Le variazioni genetiche del cancro da una persona all'altra portano a differenze nella risposta ai farmaci, hanno detto i ricercatori, e il trattamento di popolazioni di pazienti con più farmaci aumenta la probabilità che un paziente ne tragga beneficio almeno una.
Ottieni più notizie HMS qui.
Questa scoperta differisce dalle attuali ipotesi sull'interazione farmacologica, che hanno comunemente spiegato i benefici derivanti dalla sinergia dei farmaci. Tuttavia, questo non dovrebbe essere interpretato come la diminuzione del valore della terapia di combinazione per i pazienti, le precauzioni del gruppo.
Invece, sostengono che lo sfruttamento dell'indipendenza dal farmaco rappresenti un approccio potente per lo sviluppo di migliori combinazioni e strategie di trattamento in assenza di una comprensione completa della malattia.
L'obiettivo di massimizzare le probabilità di un paziente che risponde ad almeno un farmaco, per esempio, potrebbe supportare il trattamento di pazienti con farmaci sequenzialmente anziché simultaneamente, riducendo così gli effetti collaterali di composti, consentendo dosaggi più elevati quando i costi di trattamento sono efficaci e potenzialmente inferiori.
"Il nostro studio fornisce un quadro concettuale per ripensare come e perché i farmaci dovrebbero essere somministrati in combinazione", ha detto l'autore senior dello studio Peter Sorger, il professore Otto Krayer di Systems Biology presso HMS e direttore del programma Harvard in Scienze terapeutiche e il laboratorio di sistemi Farmacologia.
"L'azione indipendente offre una spiegazione più semplice e soddisfacente che può aiutare i medici a utilizzare meglio i farmaci esistenti, aiutare i pazienti a ridurre gli effetti avversi e aiutare le case farmaceutiche a sviluppare combinazioni migliori che realizzano pienamente la promessa della medicina di precisione", ha affermato Sorger.
Questo risultato sottolinea l'importanza di sviluppare nuovi metodi per identificare quali pazienti rispondono meglio a quale farmaco e per massimizzare le probabilità di successo del trattamento, hanno detto gli autori.
"I risultati positivi per le terapie combinate di cancro sono stati comunemente interpretati come pazienti che necessitano di due o più farmaci per ridurre i loro tumori e per migliorare, ma la nostra analisi suggerisce che spesso non è così", ha detto l'autore dello studio Adam Palmer, ricercatore in scienza terapeutica presso il Laboratorio di Sistemi Farmacologici.
"Molti pazienti rispondono probabilmente a uno solo dei farmaci, e l'altro potrebbe fare poco o nulla ma generare effetti collaterali tossici", ha detto.
Cambio di prospettiva
Le terapie combinate sono un pilastro del moderno trattamento del cancro, supportato da numerosi studi clinici che dimostrano che i pazienti che ricevono due o più farmaci rispondono meglio di quelli che ricevono una terapia con un solo farmaco.
Il progetto della maggior parte delle combinazioni si basa su una valida logica biologica: i farmaci che mirano allo stesso percorso molecolare o complementare dovrebbero essere in grado di migliorare l'efficacia reciproca. Questo effetto additivo o sinergico è pensato per rendere i tumori meno resistenti alle terapie e consentire l'uso di dosi più basse per ridurre la tossicità.
A causa della variabilità genetica e molecolare dei tumori umani, è difficile prevedere se un trattamento sarà efficace per ogni singolo paziente. Questa imprevedibilità è valida anche per le terapie antitumorali testate su diverse colture di cellule tumorali in esperimenti di laboratorio controllati. Promosso da questa osservazione, Palmer e Sorger hanno studiato se questa variabilità contribuisca all'efficacia clinica delle combinazioni di farmaci.
Per fare ciò, hanno rianalizzato i dati degli studi clinici umani in cui sono state confrontate combinazioni e terapie singole.
Ad esempio, un recente studio di fase 3 su due farmaci immunoterapici approvati dalla FDA per melanoma-ipilimumab e nivolumab ha scoperto che la terapia combinata ha consentito a metà dei pazienti di sopravvivere per più di 13 mesi senza peggioramento della malattia. In confronto, la metà dei pazienti trattati con entrambi gli agenti è sopravvissuto per più di tre e sette mesi, rispettivamente, con la malattia a distanza.
Successivamente, Palmer e Sorger hanno utilizzato modelli computazionali per simulare il comportamento dei pazienti se avessero ricevuto un trattamento con solo il farmaco che si adattava meglio al loro singolo tumore. Il team ha previsto che la metà dei pazienti in questo scenario dovrebbe sopravvivere per più di 14 mesi senza peggioramento della malattia, un numero che ha quasi rispecchiato gli effettivi risultati della prova clinica.
Lo schema è valido per la maggior parte degli studi che hanno analizzato - tra cui carcinoma ovarico, carcinoma mammario, carcinoma pancreatico e melanoma metastatico - suggerendo che l'azione indipendente dai farmaci può spiegare l'efficacia di molte terapie di combinazione. Circa un terzo dei dati di prova non corrispondeva alle loro simulazioni, suggerendo che questi casi rappresentavano interazioni farmacologiche davvero sinergiche.
Il team ha anche analizzato un database in cui sono state testate dozzine di terapie combinate e singole su centinaia di tumori derivati dall'uomo impiantati negli animali. L'indipendenza della droga ha spiegato la superiorità delle terapie combinate in quasi tutti i tipi di farmaci e tumori in questi esperimenti, ha rilevato il team.
In questi esperimenti sugli animali, ogni singolo tumore umano era stato impiantato in diversi animali che ricevevano trattamenti diversi, il che ha permesso di identificare i migliori trattamenti personalizzati. L'analisi del team, tuttavia, ha rivelato che la sopravvivenza per i migliori trattamenti singoli era statisticamente indistinguibile dalle migliori terapie di combinazione.
Quadro futuro
All'interno di una popolazione di pazienti diversi trattati con una combinazione di due farmaci, un gruppo di pazienti risponderà a un farmaco, un gruppo all'altro, un gruppo a entrambi e un gruppo a nessuno dei due.
Se esiste, la sinergia di farmaco può essere identificata solo nel piccolo sottogruppo che risponde a entrambi i farmaci, il che significa che la maggior parte dei pazienti beneficia solo di un'azione indipendente, sostengono Palmer e Sorger.
"Abbiamo simulato gli effetti che la scommessa di copertura con farmaci che agiscano in modo indipendente avrebbero sulle popolazioni di pazienti, e i nostri modelli concordano esattamente con i dati osservati", ha affermato Palmer. "Questa analisi sposta la prospettiva per pensare alle combinazioni di farmaci da una logica molecolare a una basata sulla probabilità. Sono utili anche quando non siamo in grado di predire quali pazienti abbiano bisogno di quali farmaci, una scoperta che è un argomento forte per far progredire la medicina di precisione. "
Questo quadro consente inoltre ai ricercatori di identificare combinazioni di farmaci veramente sinergiche e migliori studi clinici di progettazione stimando i benefici di base delle combinazioni se non sono sinergici. I farmaci che migliorano l'efficacia reciproca dovrebbero superare i benefici previsti dall'azione indipendente.
"Il fatto che così tanti farmaci siano conformi a questa aspettativa ci dice quanto potremmo davvero avere migliori combinazioni di farmaci", ha detto Sorger. "I nostri risultati sottolineano solo quanto sia importante migliorare la nostra comprensione dei meccanismi di azione del farmaco a livello di singolo paziente".
"Quello che vogliamo quando combiniamo i farmaci è una maggiore possibilità di colpire e una riduzione degli effetti avversi", ha aggiunto. "Dovremmo concentrarci su come identificare quale dei farmaci risponde a un paziente e rimuoverli dagli altri".
Nel corso delle loro indagini, Palmer e Sorger hanno scoperto che l'idea di un'azione indipendente non era nuova, ma che era stata, infatti, proposta decenni fa. I ricercatori degli anni '50 e '60 hanno dimostrato che le terapie combinate potrebbero essere utilizzate per superare la variazione del tumore, ma il concetto è stato marginalizzato quando gli scienziati si sono concentrati sulle sinergie genetiche e molecolari della sinergia. I dati non erano quindi disponibili per testare queste idee, comunque.
"La moderna scienza dei dati ci ha aiutato a riscoprire un modo di pensare ai farmaci somministrati in combinazione, che riteniamo possano aiutarci a sviluppare nuovi farmaci e trattare i pazienti di oggi", ha detto Sorger. "Ci siamo resi conto di quanto non sapessimo sulle combinazioni di farmaci quando lo abbiamo esaminato più a fondo. Il progresso scientifico ci impone di rivalutare continuamente e migliorare le nostre idee. Gli studi di base sono fondamentali e possono aiutare a trovare soluzioni pratiche migliori. "
Da:
https://hms.harvard.edu/news/combination-rethink?utm_source=twitter&utm_medium=social&utm_campaign=hms-twitter-general
Segnalato dal Dott. Giuseppe Cotellessa / Reported by Dr. Giuseppe Cotellessa
“Many patients are likely responding to only one of the drugs, and the other may be doing little to nothing but generating toxic side effects” - Adam Palmer.
The efficacy of many FDA-approved cancer drug combinations is not due to synergistic interactions between drugs, but rather to a form of “bet hedging,” according to a new study published by Harvard Medical School researchers in Cell on Dec. 14.
Reanalyzing data from 15 clinical trials, the researchers show that independent action—in which drugs do not enhance each other’s effectiveness—can accurately explain gains in survival for most combination cancer therapies when compared to single-drug treatments.
Genetic variations in cancer from one person to another lead to differences in drug response, the researchers said, and treating populations of patients with multiple drugs boosts the likelihood that a patient will benefit from at least one of them.
This finding differs from current hypotheses about drug interaction, which have commonly explained benefits as arising from drug synergy. However, this should not be interpreted as diminishing the value of combination therapy for patients, the team cautions.
Instead, they argue that exploiting drug independence represents a powerful approach for developing better combinations and treatment strategies in the absence of a complete understanding of disease.
A focus on maximizing the odds of a patient responding to at least one drug, for example, could support treating patients with drugs sequentially instead of simultaneously, thereby reducing compounding side effects, enabling higher dosages when effective and potentially lowering treatment costs.
“Our study provides a conceptual framework for rethinking how and why drugs should be given in combination,” said senior study author Peter Sorger, the Otto Krayer Professor of Systems Biology at HMS and director of the Harvard Program in Therapeutic Science and the Laboratory of Systems Pharmacology.
“Independent action offers a simpler and more satisfactory explanation that can help physicians use existing drugs better, help patients have fewer adverse effects and help drug companies develop better combinations that fully realize the promise of precision medicine,” Sorger said.
This results underscore the importance of developing new methods to identify which patients respond best to which drug and to maximize the odds of treatment success, the authors said.
“Positive results for combination cancer therapies have commonly been interpreted as patients needing two or more drugs to shrink their tumors and for them to get better, but our analysis suggests this is often not the case,” said study author Adam Palmer, research fellow in therapeutic science at the Laboratory of Systems Pharmacology.
“Many patients are likely responding to only one of the drugs, and the other may be doing little to nothing but generating toxic side effects,” he said.
Perspective Shift
Combination therapies are a mainstay of modern cancer treatment, supported by numerous clinical trials showing that patients who receive two or more drugs respond better than those who get single-drug therapy.
The design of most combinations is based on a sound biological rationale: Drugs targeting the same or complementary molecular pathways should be able to enhance each other’s efficacy. This additive or synergistic effect is thought to render tumors less resistant to therapeutics and allow the use of lower doses to lessen toxicity.
Due to the genetic and molecular variability of human cancers, it is difficult to predict whether a treatment will be effective for any individual patient. This unpredictability holds true even for cancer therapies tested on different tumor cell cultures in controlled laboratory experiments. Prompted by this observation, Palmer and Sorger investigated whether this variability contributes to the clinical efficacy of drug combinations.
To do so, they reanalyzed human clinical trial data where combination and single therapies were compared.
For example, a recent phase 3 trial of two FDA-approved immunotherapy drugs for melanoma—ipilimumab and nivolumab—found that combination therapy allowed half of the patients to survive longer than 13 months without their disease getting worse. In comparison, half of the patients treated with either agent alone survived longer than three and seven months, respectively, with their disease kept at bay.
Next, Palmer and Sorger used computational models to simulate how patients would fare if they had received treatment with only the drug that was better matched to their individual tumor. The team predicted that half of the patients in this scenario should survive longer than 14 months without worsening disease, a number that nearly mirrored the actual clinical trial outcomes.
The pattern held true for the majority of trials they analyzed—including ovarian cancer, breast cancer, pancreatic cancer and metastatic melanoma—suggesting that independent drug action can explain the efficacy of many combination therapies. Roughly a third of the trial data did not match their simulations, suggesting that these cases represented truly synergistic drug interactions.
The team also analyzed a database in which dozens of combination and single therapies were tested on hundreds of human-derived tumors implanted in animals. Drug independence explained the superiority of combination therapies across nearly all drugs and tumor types in these experiments, the team found.
In these animal experiments, each single human cancer had been implanted into several animals that receive different treatments, which allowed the best personalized treatments to be identified. The team’s analysis, however, revealed that survival for the best single treatments was statistically indistinguishable from the best combination therapies.
 Data from experiments on human tumors in animal models revealed that the average benefit of combination therapy is similar to randomly selected pairs of single therapies (left) and that the best combinations are statistically indistinguishable from the best single therapies (right). Image: Palmer and Sorger (2017). / I dati degli esperimenti su tumori umani in modelli animali hanno rivelato che il beneficio medio della terapia di combinazione è simile a coppie selezionate singolarmente di terapie singole (a sinistra) e che le combinazioni migliori sono statisticamente indistinguibili dalle migliori terapie singole (a destra). Immagine: Palmer and Sorger (2017). I dati ricavati da esperimenti su tumori umani in modelli animali hanno rivelato che il beneficio medio della terapia combinata è simile a coppie selezionate singolarmente di terapie singole (a sinistra) e che le combinazioni migliori sono statisticamente indistinguibili dal miglior singolo terapie (a destra). Immagine: Palmer and Sorger (2017).
Data from experiments on human tumors in animal models revealed that the average benefit of combination therapy is similar to randomly selected pairs of single therapies (left) and that the best combinations are statistically indistinguishable from the best single therapies (right). Image: Palmer and Sorger (2017). / I dati degli esperimenti su tumori umani in modelli animali hanno rivelato che il beneficio medio della terapia di combinazione è simile a coppie selezionate singolarmente di terapie singole (a sinistra) e che le combinazioni migliori sono statisticamente indistinguibili dalle migliori terapie singole (a destra). Immagine: Palmer and Sorger (2017). I dati ricavati da esperimenti su tumori umani in modelli animali hanno rivelato che il beneficio medio della terapia combinata è simile a coppie selezionate singolarmente di terapie singole (a sinistra) e che le combinazioni migliori sono statisticamente indistinguibili dal miglior singolo terapie (a destra). Immagine: Palmer and Sorger (2017).
Future Framework
Within a diverse patient population treated with a two-drug combination, one group of patients will respond to one drug, one group to the other, one group to both and one group to neither.
If it exists, drug synergy can only be identified in the small subset that responds to both drugs, which means that the majority of patients are benefiting only from independent action, Palmer and Sorger argue.
“We simulated what effects bet hedging with drugs that act independently would have on patient populations, and our models precisely agreed with the observed data,” Palmer said. “This analysis shifts the perspective for thinking about drug combinations from a molecular rationale to a probabilistic one. They are useful even when we cannot predict which patients need which drugs, a finding that is a strong argument for advancing precision medicine.”
This framework also allows researchers to identify truly synergistic drug combinations and better design clinical trials by estimating the baseline benefit of combinations if they are not synergistic. Drugs that enhance each other’s efficacy should exceed the benefits predicted by independent action.
“The fact that so many drugs conformed to this expectation tells us how much better drug combinations really could be,” Sorger said. “Our findings only emphasize how important it is that we improve our understanding of the mechanisms of drug action at the level of a single patient.”
“What we want when we combine drugs is a greater chance of hitting a home run and a reduction in adverse effects,” he added. “We should be focusing on how to identify which of the drugs a patient is responding to, and get them off the other ones.”
During the course of their investigation, Palmer and Sorger found that the idea of independent action was not new but had, in fact, been proposed decades ago. Researchers in the 1950s and ‘60s made the case that combination therapies could be used to overcome tumor variation, but the concept was marginalized as scientists focused on genetic and molecular rationales of synergy. The data was not then available to test these ideas, however.
“Modern data science helped us rediscover a way of thinking about drugs given in combination, which we believe will help us develop new drugs and treat today’s patients,” Sorger said. “We realized how much we didn’t know about drug combinations when we looked at it more deeply. Scientific progress requires us to continuously reevaluate and improve on our ideas. Basic, fundamental studies can help come up with better practical solutions.”
ITALIANO"Molti pazienti rispondono probabilmente a uno solo dei farmaci, e l'altro potrebbe fare poco o nulla ma generare effetti collaterali tossici" - Adam Palmer.
L'efficacia di molte combinazioni di farmaci antitumorali approvate dalla FDA non è dovuta a interazioni sinergiche tra farmaci, ma piuttosto a una forma di "copertura delle scommesse", secondo un nuovo studio pubblicato dai ricercatori della Harvard Medical School a Cell il 14 dicembre.
Rianalizzando i dati di 15 studi clinici, i ricercatori dimostrano che l'azione indipendente, in cui i farmaci non migliorano l'efficacia reciproca, può spiegare con precisione i guadagni di sopravvivenza per la maggior parte delle terapie contro il cancro rispetto ai trattamenti con farmaci singoli.
Le variazioni genetiche del cancro da una persona all'altra portano a differenze nella risposta ai farmaci, hanno detto i ricercatori, e il trattamento di popolazioni di pazienti con più farmaci aumenta la probabilità che un paziente ne tragga beneficio almeno una.
Ottieni più notizie HMS qui.
Questa scoperta differisce dalle attuali ipotesi sull'interazione farmacologica, che hanno comunemente spiegato i benefici derivanti dalla sinergia dei farmaci. Tuttavia, questo non dovrebbe essere interpretato come la diminuzione del valore della terapia di combinazione per i pazienti, le precauzioni del gruppo.
Invece, sostengono che lo sfruttamento dell'indipendenza dal farmaco rappresenti un approccio potente per lo sviluppo di migliori combinazioni e strategie di trattamento in assenza di una comprensione completa della malattia.
L'obiettivo di massimizzare le probabilità di un paziente che risponde ad almeno un farmaco, per esempio, potrebbe supportare il trattamento di pazienti con farmaci sequenzialmente anziché simultaneamente, riducendo così gli effetti collaterali di composti, consentendo dosaggi più elevati quando i costi di trattamento sono efficaci e potenzialmente inferiori.
"Il nostro studio fornisce un quadro concettuale per ripensare come e perché i farmaci dovrebbero essere somministrati in combinazione", ha detto l'autore senior dello studio Peter Sorger, il professore Otto Krayer di Systems Biology presso HMS e direttore del programma Harvard in Scienze terapeutiche e il laboratorio di sistemi Farmacologia.
"L'azione indipendente offre una spiegazione più semplice e soddisfacente che può aiutare i medici a utilizzare meglio i farmaci esistenti, aiutare i pazienti a ridurre gli effetti avversi e aiutare le case farmaceutiche a sviluppare combinazioni migliori che realizzano pienamente la promessa della medicina di precisione", ha affermato Sorger.
Questo risultato sottolinea l'importanza di sviluppare nuovi metodi per identificare quali pazienti rispondono meglio a quale farmaco e per massimizzare le probabilità di successo del trattamento, hanno detto gli autori.
"I risultati positivi per le terapie combinate di cancro sono stati comunemente interpretati come pazienti che necessitano di due o più farmaci per ridurre i loro tumori e per migliorare, ma la nostra analisi suggerisce che spesso non è così", ha detto l'autore dello studio Adam Palmer, ricercatore in scienza terapeutica presso il Laboratorio di Sistemi Farmacologici.
"Molti pazienti rispondono probabilmente a uno solo dei farmaci, e l'altro potrebbe fare poco o nulla ma generare effetti collaterali tossici", ha detto.
Cambio di prospettiva
Le terapie combinate sono un pilastro del moderno trattamento del cancro, supportato da numerosi studi clinici che dimostrano che i pazienti che ricevono due o più farmaci rispondono meglio di quelli che ricevono una terapia con un solo farmaco.
Il progetto della maggior parte delle combinazioni si basa su una valida logica biologica: i farmaci che mirano allo stesso percorso molecolare o complementare dovrebbero essere in grado di migliorare l'efficacia reciproca. Questo effetto additivo o sinergico è pensato per rendere i tumori meno resistenti alle terapie e consentire l'uso di dosi più basse per ridurre la tossicità.
A causa della variabilità genetica e molecolare dei tumori umani, è difficile prevedere se un trattamento sarà efficace per ogni singolo paziente. Questa imprevedibilità è valida anche per le terapie antitumorali testate su diverse colture di cellule tumorali in esperimenti di laboratorio controllati. Promosso da questa osservazione, Palmer e Sorger hanno studiato se questa variabilità contribuisca all'efficacia clinica delle combinazioni di farmaci.
Per fare ciò, hanno rianalizzato i dati degli studi clinici umani in cui sono state confrontate combinazioni e terapie singole.
Ad esempio, un recente studio di fase 3 su due farmaci immunoterapici approvati dalla FDA per melanoma-ipilimumab e nivolumab ha scoperto che la terapia combinata ha consentito a metà dei pazienti di sopravvivere per più di 13 mesi senza peggioramento della malattia. In confronto, la metà dei pazienti trattati con entrambi gli agenti è sopravvissuto per più di tre e sette mesi, rispettivamente, con la malattia a distanza.
Successivamente, Palmer e Sorger hanno utilizzato modelli computazionali per simulare il comportamento dei pazienti se avessero ricevuto un trattamento con solo il farmaco che si adattava meglio al loro singolo tumore. Il team ha previsto che la metà dei pazienti in questo scenario dovrebbe sopravvivere per più di 14 mesi senza peggioramento della malattia, un numero che ha quasi rispecchiato gli effettivi risultati della prova clinica.
Lo schema è valido per la maggior parte degli studi che hanno analizzato - tra cui carcinoma ovarico, carcinoma mammario, carcinoma pancreatico e melanoma metastatico - suggerendo che l'azione indipendente dai farmaci può spiegare l'efficacia di molte terapie di combinazione. Circa un terzo dei dati di prova non corrispondeva alle loro simulazioni, suggerendo che questi casi rappresentavano interazioni farmacologiche davvero sinergiche.
Il team ha anche analizzato un database in cui sono state testate dozzine di terapie combinate e singole su centinaia di tumori derivati dall'uomo impiantati negli animali. L'indipendenza della droga ha spiegato la superiorità delle terapie combinate in quasi tutti i tipi di farmaci e tumori in questi esperimenti, ha rilevato il team.
In questi esperimenti sugli animali, ogni singolo tumore umano era stato impiantato in diversi animali che ricevevano trattamenti diversi, il che ha permesso di identificare i migliori trattamenti personalizzati. L'analisi del team, tuttavia, ha rivelato che la sopravvivenza per i migliori trattamenti singoli era statisticamente indistinguibile dalle migliori terapie di combinazione.
Quadro futuro
All'interno di una popolazione di pazienti diversi trattati con una combinazione di due farmaci, un gruppo di pazienti risponderà a un farmaco, un gruppo all'altro, un gruppo a entrambi e un gruppo a nessuno dei due.
Se esiste, la sinergia di farmaco può essere identificata solo nel piccolo sottogruppo che risponde a entrambi i farmaci, il che significa che la maggior parte dei pazienti beneficia solo di un'azione indipendente, sostengono Palmer e Sorger.
"Abbiamo simulato gli effetti che la scommessa di copertura con farmaci che agiscano in modo indipendente avrebbero sulle popolazioni di pazienti, e i nostri modelli concordano esattamente con i dati osservati", ha affermato Palmer. "Questa analisi sposta la prospettiva per pensare alle combinazioni di farmaci da una logica molecolare a una basata sulla probabilità. Sono utili anche quando non siamo in grado di predire quali pazienti abbiano bisogno di quali farmaci, una scoperta che è un argomento forte per far progredire la medicina di precisione. "
Questo quadro consente inoltre ai ricercatori di identificare combinazioni di farmaci veramente sinergiche e migliori studi clinici di progettazione stimando i benefici di base delle combinazioni se non sono sinergici. I farmaci che migliorano l'efficacia reciproca dovrebbero superare i benefici previsti dall'azione indipendente.
"Il fatto che così tanti farmaci siano conformi a questa aspettativa ci dice quanto potremmo davvero avere migliori combinazioni di farmaci", ha detto Sorger. "I nostri risultati sottolineano solo quanto sia importante migliorare la nostra comprensione dei meccanismi di azione del farmaco a livello di singolo paziente".
"Quello che vogliamo quando combiniamo i farmaci è una maggiore possibilità di colpire e una riduzione degli effetti avversi", ha aggiunto. "Dovremmo concentrarci su come identificare quale dei farmaci risponde a un paziente e rimuoverli dagli altri".
Nel corso delle loro indagini, Palmer e Sorger hanno scoperto che l'idea di un'azione indipendente non era nuova, ma che era stata, infatti, proposta decenni fa. I ricercatori degli anni '50 e '60 hanno dimostrato che le terapie combinate potrebbero essere utilizzate per superare la variazione del tumore, ma il concetto è stato marginalizzato quando gli scienziati si sono concentrati sulle sinergie genetiche e molecolari della sinergia. I dati non erano quindi disponibili per testare queste idee, comunque.
"La moderna scienza dei dati ci ha aiutato a riscoprire un modo di pensare ai farmaci somministrati in combinazione, che riteniamo possano aiutarci a sviluppare nuovi farmaci e trattare i pazienti di oggi", ha detto Sorger. "Ci siamo resi conto di quanto non sapessimo sulle combinazioni di farmaci quando lo abbiamo esaminato più a fondo. Il progresso scientifico ci impone di rivalutare continuamente e migliorare le nostre idee. Gli studi di base sono fondamentali e possono aiutare a trovare soluzioni pratiche migliori. "
Da:
https://hms.harvard.edu/news/combination-rethink?utm_source=twitter&utm_medium=social&utm_campaign=hms-twitter-general




Commenti
Posta un commento